
薬の副作用とは?対応方法や患者副作用報告制度について解説#012他RWD関連TOPIXコラム
2022.04.06
2025.03.27
薬には、病気や怪我を治したり、症状を軽くしたり、予防したりする働きがある一方で、副作用が働くケースも多々あります。日本国内においてもその報告件数は年々増加し続けて、2019年度の厚生労働省医薬・生活衛生局調べのデータによると医薬品製造販売業者からの報告件数は60,405件に上ります。
本記事では、副作用の種類や症状、起きた時の対処方法や2019年3月から医薬品医療機器総合機構(PMDA)で受付が開始された患者副作用報告の概要などを解説します。
目次
薬の副作用とは
「副作用」を定義すると、薬には病気や怪我を治す主作用がある一方で、それとは異なる別の作用が働くことがあり、それを副作用といいます。
例えば、花粉症の薬を飲んだら、鼻水や目のかゆみは治まったけど急な眠気が襲ってきた、解熱剤を飲んだら熱は下がったけど、皮膚に発疹が出たなどの症状は副作用の代表的なケースです。
副作用は主に下記の4種類の症状に大別できます。
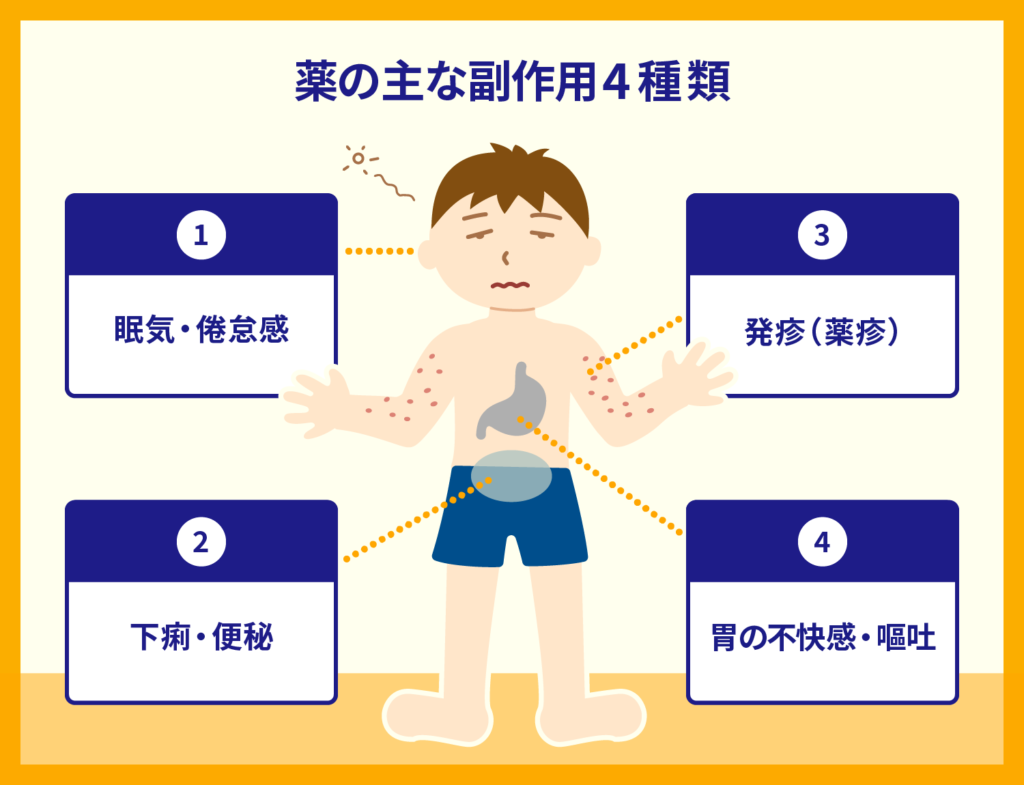
①眠気・倦怠感
風邪薬や花粉症治療薬などのアレルギーを抑えるための内服薬、胃痛・腹痛の痛み止め薬などを服用すると、眠気や倦怠感といった症状が発生するケースが多い傾向にあります。
②下痢・便秘
内服薬は腸管で吸収されるため、下痢や便秘が副作用として起こるケースが多く存在します。例えば皮膚疾患の治療で処方されることが多い抗生物質は、下痢が副作用として起こるケースが多く、抗うつ剤などに含まれている抗コリン薬は副作用として便秘が発生してしまうケースが多いです。
③発疹(薬疹)
薬に対するアレルギー反応が生じて、発疹(薬疹)が副作用として出てしまうケースも多々存在します。
発赤、じんま疹、水痘(みずぼうそう)、皮膚の異常なかゆみなどが典型的な副作用例です。薬を使用してすぐに発生するケースもあれば、1~2週間後に発生するケース、1か月後くらいに発生するケースもあります。
④胃の不快感・嘔吐
風邪薬や解熱鎮痛薬、抗生物質が入った薬などを服用すると胃の調子が悪くなり、不快感が続いたり、嘔吐したりするなどの副作用として起こることがあります。決められた用法や用量を守らずに薬を使用することにより、これらの副作用が起きやすい傾向にあります。
副作用の分類
副作用の現れ方や原因は様々ですが分類としては3種類に大別できます。
①薬理学的作用に基づく副作用
薬による治療効果は、適応疾患に対して正しい用法・用量を守って使用することで現れるものです。不適切な使用をすると副作用が起こりやすい傾向にあります。
例えば前述した胃の不快感・嘔吐(吐き気)などは、空腹時に風邪薬や解熱鎮痛剤を服用することにより胃が薬を食べ物と勘違いして胃酸を分泌して、胃粘膜が荒れてしまうことにより起きやすい副作用です。
また、多くの薬は腎臓や肝臓で代謝されるため、それらの機能に異常がある人が服用することで、血中濃度が高い状態が続き、好ましくない副作用が現れることもあります。
さらに、薬を代謝する能力は年齢を重ねるごとに低下していく傾向にあり、高齢者は正しい使用方法を守っていても若年層と比べ、副作用が起こりやすい傾向にあります。
②体質が影響する副作用
薬には人体に強い悪影響を及ぼす成分は含まれていませんが、服用する人の体質によっては薬の成分がアレルギー反応を引き起こすことがあります。
体質による副作用は、たとえ正しい用法・用量を守って使用しても現れるものであり、代表的な症状では前述した発疹(薬疹)などが挙げられます。またそのアレルギー反応が重度な場合にはアナフィラキシーを引き起こすこともあります。
アナフィラキシーに関しては後ほど詳しく解説します。
③薬物相互作用
近年は医療の高度化が進む一方で、高齢化も進んでいます。
複数の疾患を抱え、複数の診療科を受診している人も多く、沢山の種類の薬を同時に使用しているケースは少なくありません。そのような状況の中で重複投与および多剤併用投与による薬物間相互作用のリスクが増加しています。
それぞれの診療科が他の診療科で処方されている薬を把握しきれずに、有害な薬物相互作用を持つ薬が処方されてしまっているケースも多々存在します。その結果として、重大な副作用を引き起こすケースも少なくありません。
アナフィラキシーとは
アナフィラキシーとは、薬の副作用におけるアレルギー反応でも特に重篤な状態を指す言葉で、「アレルゲンなどの侵入により複数臓器(呼吸器・消化器・循環器・など)(※皮膚、神経を臓器に含めても大丈夫?)に全身性にアレルギー症状が現れて生命に危機を与え得る過敏反応」と定義されています。
アナフィラキシーは対象の薬を体内に入れた数分から数十分以内に全身に現れます。
下記はアナフィラキシーの代表的な症状を表したものです。
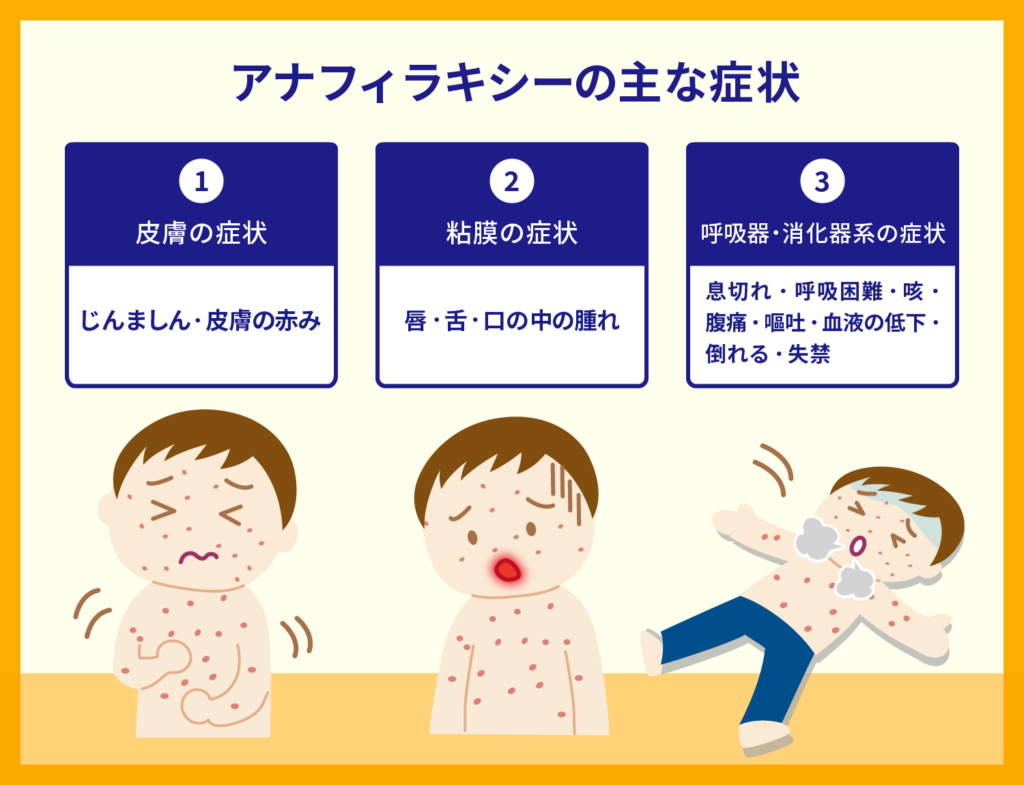
また血圧の低下や意識障害を伴う場合を「アナフィラキシーショック」と言い、アナフィラキシーショックはすぐに医療機関で治療を行わないと生命に関わる危険な状態になることもあります。
アナフィラキシーの原因になりやすい薬剤は下記の通りです。
- 抗生剤
βラクタム系と呼ばれている抗生剤での副作用報告が最も多く、他にはニューキノロン系などの抗生剤での副作用報告もあります。 - 解熱鎮痛薬
ロキソプロフェンやイブプロフェンなど有名な市販薬に多く含まれていてNSAIDs(=非ステロイド性抗炎症薬、Non-Steroidal Anti-Inflammatory Drugs)による副作用が数多く報告されています。 - 局所麻酔薬
局所麻酔薬に含まれる添加物や血管収縮薬に反応する場合が多いとされています。 - 抗腫瘍薬
白金(プラチナ)製剤やタキサン系薬など。 - 造影剤
CT検査、MRI検査などの際に用いられる造影剤は数千件に1件の確率でアナフィラキシーを起こすとされています。 - 筋弛緩薬
全身麻酔中に起こるアナフィラキシーでは最も多いとされています。 - 輸血製剤
赤血球製剤または血小板製剤による副作用が多く報告されています。
アナフィラキシーは薬だけでなく食べ物(卵・牛乳・小麦など)やハチなどの昆虫に刺された場合でも起こり得るアレルギー反応です。
副作用が起きた時の対応方法
薬を使用して普段と異なる症状が現れた時や副作用と思われる症状が起きた時の対応方法は下記が挙げられます。
医師や薬剤師に相談
薬の副作用と思われる症状が起きた時は、いったん薬の使用をやめて医師・薬剤師に相談して指示を仰ぐことが一次対応としてすべきことです。
現れた副作用によって、薬の使用をやめる、様子を見ながら使用を続ける、薬の接種量を少なくする、薬を変えるなど、対応が変わってきます。
また、薬の種類によっては、副作用が現れても使用をやめてしまうことの方が患者にとってデメリットが大きい場合もあります。
上記のような判断は患者が判断するのではなく、薬の専門家である医師や薬剤師に判断を委ねるべきです。
その際は「どの薬を」「どのくらいの量を使用しているか」「どのくらいの期間その薬を使用しているか」「どのような症状がいつ出たか」を明確に説明できるようにしておきましょう。
インターネットで電話相談窓口を活用する
副作用が軽い場合や、かかりつけの医療機関が休診時、夜間などで医師や薬剤師にすぐに相談できない場合はインターネットで相談窓口を調べて、電話相談を活用してもいいでしょう。
日本薬剤師会のホームページでは全国の消費者くすり相談窓口名一覧を紹介しています。
日本製薬工業協会(製薬協)のホームページでは会員会社(製薬会社)の消費者くすり相談窓口の一覧が紹介されています。
PMDAでは、月曜から金曜日の9時~17時の間で電話によるくすり相談を受け付けています。
また、PMDAのホームページには患者向医薬品ガイドというコンテンツがあり、さまざまな薬における使用時の注意事項や副作用が分かりやすく記載されていますので、副作用が疑われる薬や成分?について調べてみることもいいでしょう。
医薬品副作用被害救済制度を利用する
前述したように薬は、正しく用法・用量を守って使用しても予期せぬ副作用が起こることがあります。説明書(添付文書)に従って適正に使用したにも関わらず、重篤な副作用が起こった場合には医療費などの給付を受けられる医薬品副作用被害救済制度があります。
この制度は、健康被害にあった人の迅速な救済を目的として制定された公的制度で、1980(昭和55)年5月1日以降に使用された医薬品の副作用によって重篤な健康被害が生じ、入院治療が必要な程度の場合の医療費や後遺症に対する障害年金などの給付するものです。
1960年代に社会問題になったサリドマイドやスモンなどの薬害事件を経て創設されました。
しかし、この救済制度は薬の副作用による全ての健康被害を対象としているわけではありません。薬事・食品衛生審議会において医学的・薬学的な判定をされた上で、給付されるかどうかが決定されます。
この制度では市販されている医薬部外品・化粧品などは対象外となります。
給付対象となるのは下記の3つのケースです。
- 入院が必要になるほど重い症状が確認されたケース
- 日常生活が著しく制限されるほどの重い症状が確認されたケース
- 副作用の影響で患者が亡くなったケース
給付を受けるためには、健康被害を受けた本人や家族による申請手続きが必要です。請求書と請求に必要な書類(医師による診断書、薬局・ドラッグストアによる販売証明書など)をPMDAに送付し、請求をおこないます。
給付には、医療費、医療手当など7種類があり、それぞれで請求期限や必要な書類が異なります。
申請手続きの詳細情報はPMDAのホームページにて確認することができます。
患者副作用報告
患者副作用報告とは国内で製造販売されている医療用医薬品、一般用医薬品を対象に、患者やその家族から副作用報告を広く集めることで安全対策に生かす取り組みのことです。
従来、副作用報告は医療関係者や製薬会社からの報告が主でしたが、薬害肝炎事件を契機として、再発防止の取り組みとして欧米諸国で先んじて実施されていた一般患者からの副作用報告制度の必要性が指摘されて、日本国内でも2012(平成24)年3月よりPMDAのホームページにて患者副作用報告システムが開設され、試行的に患者または患者の家族からの副作用報告の受付が始まりました。
2019年(平成31年)3月26日からPMDAのホームページで正式に受付が開始され、今まで知られていなかった薬の副作用を把握でき、薬を安全に使用するために役立つ取組みと期待されています。
報告する内容
患者副作用報告においてPMDAに報告する項目は下記のとおりです。
- 患者・報告者の情報
氏名/年齢/性別/住所/身長/体重/など - 副作用が疑われる症状を引き起こしたと思われる薬の情報
薬の名称/使用開始日時/使用終了日/購入情報/副作用が現れた後の服用状況など - 副作用の症状についての情報
副作用の症状/発症時期/副作用発症後の医療機関受診有無/回復状況/副作用が現れる以前にかかったことがある病気や受けた手術及び時期など - 詳しい情報を聞くことができる医療機関についての情報
受診した医療機関の名称/電話番号/主治医の氏名など
患者や患者の家族から報告されたデータは、PMDAの担当者が既に認知されている副作用であるかどうかの確認作業をした上で、今後さらなる安全対策が必要かどうか検討をします。
報告を行う方法
患者副作用報告は基本的にはPMDAのホームページにある報告フォームに必要項目を入力して送信します。郵送による報告も受け付けており、PMDAのホームページから報告フォーマットを印刷、またはPMDA患者副作用報告様式請求窓口に電話で報告フォーマットを請求し、必要項目を記載し、PMDAの安全性情報・企画管理部宛に郵送することで報告を完了することができます。
まとめ
医薬品、医薬部外品、化粧品及び医療機器の製造販売会社において副作用報告は薬機法に定められている義務です。ゆえに報告漏れや遅延が発生した時は業務改善命令などを受けることになります。
副作用の報告漏れや遅延を防ぐためには製造開発におけるリサーチ段階から薬や薬剤における副作用データや発症確率を極力把握しておくことが必要です。
メディカル・データ・ビジョン株式会社では薬剤の副作用に関して参考値となる集計結果のご提供などができます。
副作用に関連する情報・データの収集にお困りの際はぜひ是非、当社にお気軽にご相談ください。
もどる

© Medical Data Vision Co., Ltd. All Rights Reserved.




