
「臨床・薬学研究に貢献する医療ビッグデータ」#2 順天堂大学医学部 総合診療科学講座 横川博英先任准教授臨床・薬学研究に貢献する医療ビッグデータ
2024.07.19
2025.03.28
医療ビッグデータを活用し亜鉛欠乏の実態を明らかに 国内初となる大規模調査
亜鉛欠乏症(※)は、免疫機能の低下、味覚・嗅覚障害、肺炎、成長遅延、視覚障害、皮膚障害などを引き起こします。しかしながら、亜鉛欠乏症患者の頻度や、理学的・臨床的特徴に関する検討は十分に進んでいません。
順天堂大学医学部総合診療科学講座の横川博英先任准教授らの共同研究グループはこれまで、人間ドック受診者の亜鉛欠乏の実態などを研究し、報告してきました。今回の研究では、大規模なレセプトデータ(医療機関が保険請求するための診療報酬明細書)を基に、血清亜鉛濃度のデータが確認できた13,100人の患者を対象に日本人の亜鉛欠乏症患者の頻度と理学的・臨床的特徴を評価しました。国内初となる大規模調査の研究成果は自然科学と健康科学のあらゆる領域を対象とした研究論文を掲載するジャーナルである「Scientific Reports」オンライン版に2024年2月2日付で掲載されました。

https://www.nature.com/articles/s41598-024-53202-0
※亜鉛欠乏症とは、血清亜鉛濃度60μg/dL未満の状態を指す。「亜鉛欠乏症」は亜鉛欠乏による臨床症状と血清亜鉛値によって診断される。これに対し、「低亜鉛血症」は亜鉛欠乏状態を血清亜鉛値から捉えたもの。
この研究ではMDVの持つ国内最大規模の診療データベースが採用されました。2019年1月から2021年12月の3年間で血清亜鉛濃度が確認できた15,328人中、20歳未満の患者、亜鉛含有薬剤の処方後に血清亜鉛濃度が評価された患者を除く13,100人を解析対象としました。
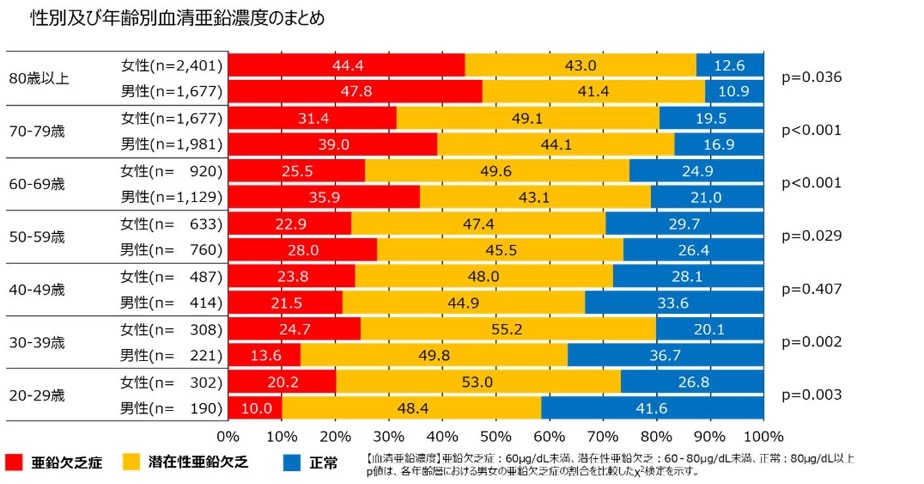
解析の結果、亜鉛欠乏症患者の頻度は男性で36.6%、女性で33.1%と高頻度であることが明らかになりました。また、亜鉛欠乏症の頻度は年齢とともに上昇し(図)、性別・年齢で調整した多変量解析の結果では、肺炎、褥瘡、サルコペニア、COVID-19、慢性腎臓病などの併存疾患が亜鉛欠乏症と有意に関連していたことが分かりました。さらに、利尿剤、抗生剤、抗貧血薬および甲状腺ホルモン治療などの現病歴との有意な関連も示され、これらの併存症の治療の際にも血清亜鉛濃度の評価などが栄養状態の評価とともに重要であることが示唆されました。この研究の成果を参考にすることで、臨床の場面で亜鉛欠乏症のリスクがある患者を特定し、より適切な治療につながることが期待されます。
横川先任准教授のインタビューは以下の通りです。
発見しづらい亜鉛欠乏症
日本糖尿病学会認定専門医の目線から、糖尿病患者を治療するうえで栄養状態を適切に評価し、必要に応じて介入することはとても重要です。昨今、五大栄養素としてビタミンやミネラルの必要性が注目され始めていますが、亜鉛に関する学術研究はまだまだ限られています。
糖尿病は中長期的、また同時多発的にさまざまな症状を来しますが、特定の症状に限らないため、発見しづらい性質があります。実は亜鉛欠乏症も糖尿病と似た性質を持ち、症状が不定愁訴のような取り扱いを受けることもあるなど、医師でも亜鉛欠乏症であることに気付きづらい疾患です。
糖尿病は政府の「健康日本21」の目標項目にも入っていて、血糖値は健康診断の法定検査項目として計測することになっていますが、血清亜鉛濃度の検査をする機会はまだまだ少なく、亜鉛欠乏症はより発見しづらい疾患であるといえます。当院では、人間ドックの基本コースの項目に血清亜鉛濃度を含めています。
2020年には、当院の人間ドック受診者2,056人を対象に亜鉛欠乏症患者の頻度を解析しました。今回の研究では医療ビッグデータを活用することで、医療機関単体の患者データを使う場合に比べて圧倒的に多くの患者を研究集団とすることができました。研究集団が少ない場合、一人の外れ値があると結果が大きく変わってしまいますが、研究集団が多いことで安定的な結果を出しやすくなります。
夢は患者メリットを示す研究
私はヘルスリテラシーを専門に研究しています。ヘルスリテラシーは「機能的」「相互作用的」「批判的」の3つのレベルに分けられ、いずれかが欠如することで医療・健康に関する間違った行動につながります。基本となる機能的ヘルスリテラシーとは、健康リスクや保健医療の利用に関する情報を理解できる能力です。
臨床の現場で、患者さんに生活習慣の改善を指導してもなかなか言うことを聞いてもらえない経験をすることがありました。聞いてもらえないことには何か原因があるのだと考え、医療・健康に関する正しい情報選択の仕方を伝え、患者さんのヘルスリテラシーを上げてもらうことを意識するようにしました。「病気になる」など怖いことを伝えるのではなく、「このように生活習慣を改善すれば治療に役立つ」とメリットを伝えるようにしたところ、患者さんの理解を得られるようになりました。
特に生活習慣病では、薬に頼るだけではなく、生活習慣を改善することで高い治療効果が見込めます。今後、生活習慣に関するビッグデータを解析することで、生活習慣を改善するのが治療効率の向上や医療費の削減など患者さんのメリットになることを研究成果として示し、前向きに治療に臨んでもらえるようにするのが私の夢です。
【横川先任准教授のご略歴】
1996年 群馬大学卒業、博士(医学)取得
同 東京女子医科大学糖尿病センター
1999年 東京女子医科大学付属第2病院内科
2000年 東京女子医科大学糖尿病センター
2002年 総合南東北病院
2005年 福島県立医科大学医学部公衆衛生学講座講師
2010年 順天堂大学医学部総合診療科学講座准教授
2018年 順天堂大学医学部総合診療科学講座先任准教授
もどる

© Medical Data Vision Co., Ltd. All Rights Reserved.




