
第1回 2022年度診療報酬改定で『見えたもの』『見えないもの』7回シリーズ「診療報酬と病院」医療病院情報関連コラム
2022.06.30
2025.03.27
本コラムは当社の田中賢悟が、2022年度診療報酬改定の内容を病院関係者さまの目線により近づけて分析、製薬会社の現場担当者さまが取引先さまと情報共有する場面でお役立ていただけるよう分かりやすく解説しています。なお、記載内容は個人の見解に基づくものであり、個人が所属する組織の公式見解ではありません。
2022(令和4)年度改定からまもなく3か月が過ぎようとしている。改定の詳細な内容については、本コラム「2022年度診療報酬改定斜め読み」でもすでに取り上げているし、多くの解説者の方も書かれているのでそちらをお読みいただくとして、今回は、過去の改定内容や、いずれも団塊世代が75歳以上となる2025年を目途に厚生労働省が推進している、病床機能の分化・連携を目指す「地域医療構想」と住まい・医療・介護・予防・生活支援を一体的に提供する「地域包括ケアシステム」の内容から、いま病院が直面している課題や今後の情勢の変化など、2024年度に予定されている次期改定までに考えておく必要があることについて全7回シリーズのコラムを予定している。
目次
(1)2022年度改定から『見えた』もの
厚生労働省は6月1日、DPCPDPS、以下DPC対象病院の数が1,764病院(前年度+9)となり、対象病床数も約48万床となったことのほか、DPC準備病院も259施設(同+12)となりまた、「診断群分類」は傷病名数502(2020年度改定比±0)、診断群分類数4,726(同+169※)となったことを中央社会医療保険医療協議会に報告した。※CCPマトリクス分類を含む
DPC制度が2003(平成15)年に導入されて以来、様々な要素が足されたり引かれたりしながら現在の体系になっているが、2022年度改定では全体像に大きな変更はなかった。ついに制度の成熟期に入ったと考えることもできる。
とはいえ、配点方法にはまだまだ改変の余地があると判断されたことから、DPC請求配点方式のうち、いわゆるA方式については、請求できる日当点を入院期間Ⅰに重点配分し、入院初期の医療資源投入を手厚くすることで緊急入院であっても包括診療分を補える形に改変し、また、いわゆるD方式の化学療法や短期滞在手術等扱いのコードについては、その対象コード数を153コードに拡張するなど診療実態に合わせた改定もした。ただ、この2つの方式の対応は、うがった見方をすれば、在院日数をより短くさせる要素が盛り込まれた改定ではないかとも読み取れる。
図1)2022(令和4)年度診療報酬改定の概要より
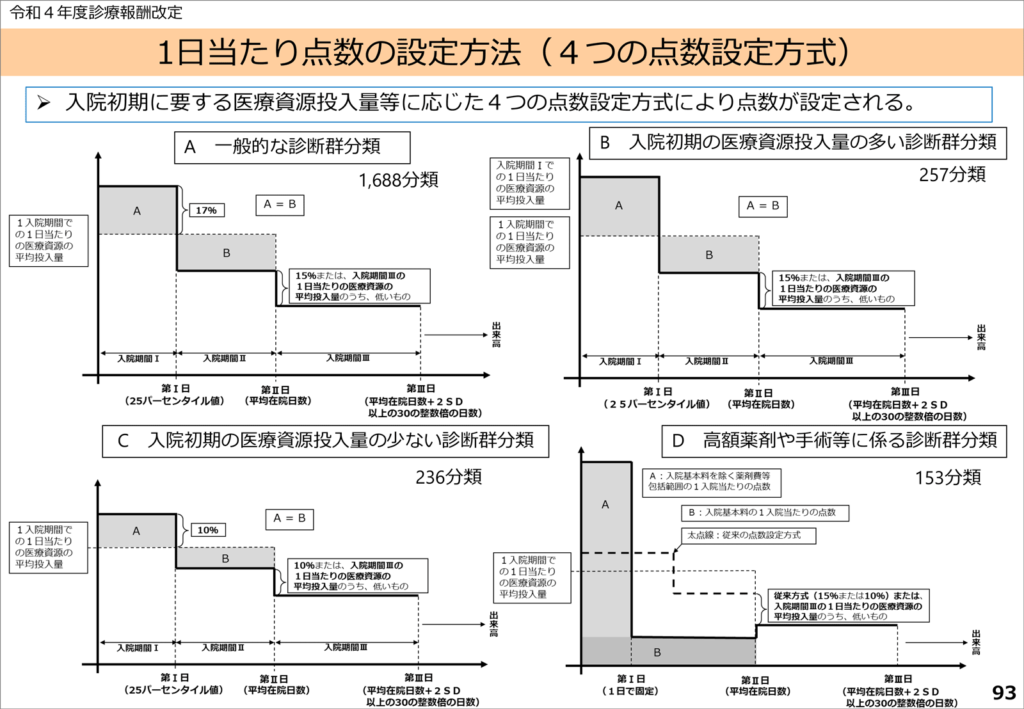
さらにDPC以外の入院料に視点を移してみると、特定入院料はその役割を明確にするため、▽入棟条件などの見直し▽急性期とポストアキュートの色分けを明確に打ち出すことで高度急性期・急性期と回復期・慢性期病院の役割を明確に分化してきたことが分かる。
(2)まだ『見えない』もの
DPCの「特定入院料」についても、よくよく制度を解釈していくと、どちらの入院料をみても薬剤の一部や簡易な処置、検査などが入院料に「包括」されていることに気が付く。また、DPCコード別に見てみれば薬価の減点に伴う日当点の減点が散見されるが、全体からみてみれば、在院日数が他の医療施設と同じ平均在院日数で退院できれば薬剤費以外の入院料は担保される点数構造となっていることが分かる。
一方で、「急性期一般入院料」の施設基準については、重症度、医療・看護必要度の評価要件の見直しをして、「入院患者の実態に見合わない入院料を算定している医療施設」を浮き彫りにすることで、「地域医療構想」が提唱する理想の病床数構造に近づけようとしているが、厚労省の思惑通りには進まないようである。
理想の「地域包括ケアシステム」を構築するためには、ポストアキュート(急性期からの受け入れ経路)・サブアキュート(軽症急性疾患患者の緊急時の受け入れ経路)の病床を確保することが命題であるが、病院としては急性期を維持するか、回復期に転換するかの選択よりも、「今の病院規模のまま経営を維持できるか」が重要であり、その答えはまだ見えてこない。
7回シリーズ「診療報酬と病院」
- 第1回 2022年度診療報酬改定で『見えたもの』『見えないもの』
- 第2回 『地域包括ケアシステム』と『タスクシェア』
- 第3回 『かかりつけ医』・『紹介受診重点医療機関』
- 第4回 『薬剤管理』と『調剤薬局』
- 第5回 『診療報酬改定・医療機関に求められたコト』
- 第6回 『終末期の医療』
- 第7回 『2024年度診療報酬改定にむけて』
もどる

© Medical Data Vision Co., Ltd. All Rights Reserved.




