
第2回 『地域包括ケアシステム』と『タスクシェア』7回シリーズ「診療報酬と病院」医療病院情報関連コラム
2022.07.29
2025.03.27
本コラムは当社の田中賢悟が、2022年度診療報酬改定の内容を病院関係者さまの目線により近づけて分析、製薬会社の現場担当者さまが取引先さまと情報共有する場面でお役立ていただけるよう分かりやすく解説しています。なお、記載内容は個人の見解に基づくものであり、個人が所属する組織の公式見解ではありません。
2006(平成18)年、この年は今の医療の流れの礎を築いた医療法改正(第5次、2006年6月公布、2007年4月施行)が行われた年だった。今でこそ団塊の世代が75歳以上となる2025年を目途に住まい・医療・介護・予防・生活支援が一体的に提供される仕組みである「地域包括ケアシステム」は医療の中では普通に提唱されているし、「かかりつけ医」も馴染みの言葉となっているが、今の地域医療を大きく変えようとする胎動はこの頃からすでに始まっていた。それから16年が経過した。
政府が2013年8月に社会保障制度改革国民会議の報告書で明文化した、「救命・延命、治癒、社会復帰を前提とした“病院完結型”の医療」から、「住み慣れた地域や自宅での生活のための医療を地域全体で支える“地域完結型”の医療」に転換を図ろうとした厚生労働省の思惑が期待通り進んでいるかは、先頃、病床機能報告制度で示された2021年度の医療機能ごとの病床数の推移を見れば明らかだ。今後、厚労省がどういった施策を考えてくるかは自然に見えてくる。
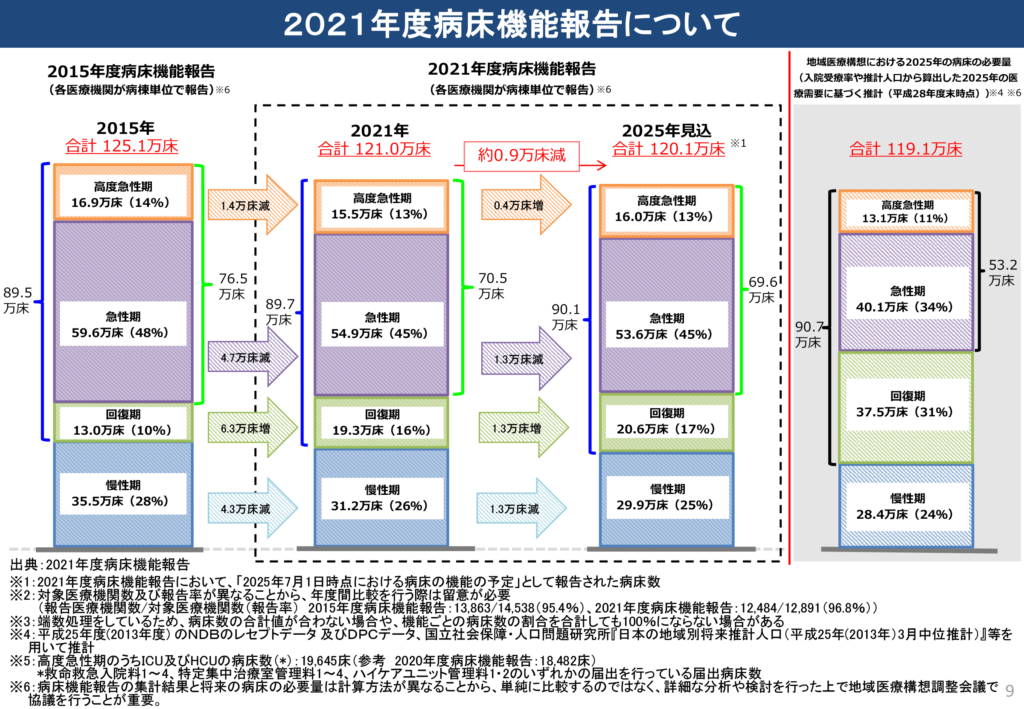
第5回地域医療構想及び医師確保計画に関するワーキンググループ「令和4年度病床機能報告の実施等について」
政府の「働き方」改革によって導入された時間外労働の上限規制を2024年4月1日から医療機関に勤務する医師にも適用され、各医療機関はこれに対応するために各種の対策を講じなければならないという、いわゆる「2024年問題」は医療機関の目下の重要課題になっている。この「医師の働き方改革」という名目で医師の労働時間に制約を設ける仕組みも、第5次医療法改正にはすでに盛り込まれており、2006年の時点でそう遠くない未来の姿を指示していた。
「病床の再編成」と「医師の働き方改革」、この二つのワードの共通点は、まさしく「地域包括ケアシステム」ではないだろうか。
急性期病院のなかで、どの病院の医師も、昼夜を問わず重症な患者の診療をし続け、短縮された在院日数の要件に追われながら患者を在宅復帰させている。一方、回復期病院では患者のケアに多くの時間が費やされ、医師も患者も、家に戻るための心の準備がしっかりとできる。さらに長期の治療が必要なのであれば、療養病棟の医師よりも看護師や専門のスタッフが中心のケアを受け、自立できたらば在宅へ送ることが理想的な形として描かれた。その理想を実現するために「地域包括ケア病棟」が2014年度診療報酬改定で生まれた。
ところが「地域包括ケア病棟」急性期病院のなかに多く設置され、本来、「地域包括ケア病棟」が持つ、標準的医療を提供しながら在宅医療も提供できる病棟としての役割が損なわれそうになったが、2022年度診療報酬改定でその役割が再確認され、要件が厳格化された。これら一連の流れは、これまで“病院完結型”といわれてきた医療から、地域全体でサポートする“地域完結型”の医療へ転換するという厚労省の考える地域医療改革の方向性を再認識させられた。
治療フェイズにあわせて患者を移動させようとするのが「地域包括ケアシステム」だ。これこそが当面、医療機関が直面する最大の「タスクシェア」なのだろう。
7回シリーズ「診療報酬と病院」
もどる

© Medical Data Vision Co., Ltd. All Rights Reserved.




